Với tỷ lệ kháng kháng sinh có loại lên tới 40%, thậm chí 70%, 90%, Việt Nam nằm trong số các nước có tỷ lệ kháng thuốc cao trên thế giới và tình trạng này đang có xu hướng gia tăng. Trong khi các quốc gia phát triển đang còn sử dụng kháng sinh thế hệ 1, Việt Nam đã phải sử dụng tới kháng sinh thế hệ 3 và 4 mới có thể điều trị bệnh.
Tuần này là "Tuần lễ thế giới nâng cao nhận thức về kháng thuốc". Mỗi năm, trên thế giới có khoảng 700.000 người tử vong liên quan nhiễm trùng do kháng thuốc. Và đây cũng là g khó khăn lớn mà ngành Y tế đang phải đối mặt. Việt Nam nằm trong Nhóm báo động tại Châu Á - Thái Bình Dương về tình trạng kháng kháng sinh.
Nguy cơ kháng kháng sinh cao
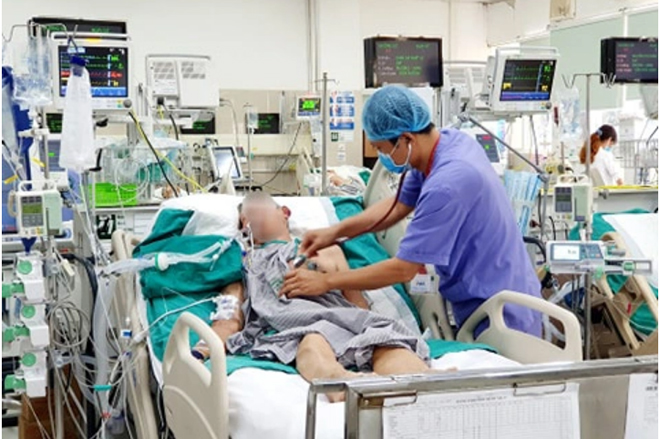
Một bệnh nhân bị nhiễm trùng huyết phải thở máy, mở nội khí quản. Điều các bác sĩ đặc biệt lo ngại là tình trạng kháng kháng sinh của bệnh nhân. Kết quả nuôi cấy vi khuẩn cho thấy bệnh nhân bị nhiễm tụ cầu vàng từ cộng đồng.
Do đau lưng nhiều nhưng nam bệnh nhân không đi khám ở đâu, tự dùng thuốc kháng sinh và gọi ‘lang vườn’ đến châm cứu, tiêm thuốc vào đấy, vì vậy vi khuẩn từ đường truyền, đường tiêm, châm cứu đi vào máu khắp nơi cơ thể, đặc biệt đi đến tim dẫn đến thủng van tim, sùi van tim. Hiện tại, bệnh nhân phải mổ để thay van tim và rất nhiều các cấu trúc của tim để ông có thể kéo dài sự sống và chờ đợi kháng sinh diệt tụ cầu vàng.
Còn một bệnh nhân khác được chuyển từ tuyến dưới lên với tình trạng dị ứng kháng sinh rất nặng sau khi điều trị sốt xuất huyết và nhiễm trùng huyết. Bệnh nhân lại xuất hiện thêm tình trạng viêm phổi, vì vậy phải thở máy và đặt nội khí quản. Các bác sĩ phải lấy đờm để xác định thêm khả năng kháng thuốc.
Tại Bệnh viện Bạch Mai có khoảng 40-60% ca bệnh có vi khuẩn kháng thuốc kháng sinh trước khi nhập viện. Nhiều bệnh nhân vào viện vì một bệnh khác nhưng nhiễm trùng tăng lên nhanh, gặp vi trùng kháng kháng sinh khiến bệnh nhân nguy kịch và tử vong do nhiễm trùng chứ không phải do bệnh lý lúc bệnh nhân nhập viện.
Theo kết quả khảo sát của ngành Y tế, phần lớn kháng sinh được bán mà không có đơn của bác sĩ, ở khu vực thành thị là 88%, ở nông thôn tới 91%. Đặc biệt, với những người mắc bệnh mãn tính, dễ nhiễm trùng như người có tiền sử đái tháo đường, gout... thì khi đã tự ý sử dụng kháng sinh điều trị nhiều rất dễ kháng kháng sinh.
Việt Nam là một trong những nước tiên phong trong khu vực khi từ năm 2013, Bộ Y tế đã phối hợp với Bộ Nông nghiệp và Phát triển Nông thôn đưa ra Chương trình hành động quốc gia về phòng chống kháng kháng sinh. Tuy nhiên, tình trạng bệnh nhân kháng thuốc kháng sinh đang gia tăng tại hầu hết các cơ sở y tế tại Việt Nam, mà nguyên nhân dễ nhận thấy là việc sử dụng kháng sinh bừa bãi, không đúng cách, không đủ liều.
Gia tăng tỷ lệ kháng kháng sinh do tự dùng thuốc
Sau một thời gian dài tự ra hiệu thuốc kể bệnh và mua thuốc về uống, bệnh không khỏi mà có phần nặng lên, một bệnh nhân mới tìm đến bệnh viện để khám, xét nghiệm. Bệnh nhân này cũng không biết mình đã uống những loại thuốc gì, vì thuốc được chia sẵn vào các túi.
Chủ quan và tâm lý ngại không muốn đến cơ sở y tế khám, nên khi có những triệu chứng đau đầu, ho, sốt hay đau bụng điều đầu tiên người dân nghĩ đến là ra hiệu thuốc để mua. Nhìn chung, với bệnh nhẹ đúng là tâm lý của người dân thường đến cơ sở gần nhất để mua thuốc tạm thời.
Tổ chức Y tế thế giới đã tuyên bố kháng thuốc là 1 trong 10 mối đe dọa hàng đầu sức khỏe công cộng toàn cầu mà nhân loại phải đối mặt. Dự báo, đến năm 2050, cứ 3 giây sẽ có 1 người tử vong do các siêu vi khuẩn kháng thuốc, tương đương với khoảng 10 triệu người mỗi năm. Khi đó, thậm chí các bệnh thông thường như ho... hay chỉ một vết cắt trên da cũng có thể gây tử vong.
Qua đó, có thấy sức khỏe cộng đồng đang đứng trước thách thức lớn như thế nào. Chiến lược Quốc gia về phòng, chống kháng thuốc giai đoạn 2023-2030, tầm nhìn đến năm 2045 đã được Thủ tướng Chính phủ phê duyệt. Rõ ràng, cần các biện pháp mạnh để quản lý việc mua bán kháng sinh thay vì tự do tùy tiện như hiện nay, và quan trọng không kém là việc tạo dựng thói quen sống lành mạnh, cẩn trọng khi sử dụng kháng sinh từ mỗi người dân.
(Theo VTV)